El documento de consenso REMMando recalca la necesidad de investigar nuevas combinaciones terapéuticas para el mieloma múltiple. La mayoría de los pacientes con este tipo de cáncer, todavía sin cura, se enfrentan a sucesivas recaídas para las que es imprescindible contar con fármacos que permitan aumentar la supervivencia y mejorar la calidad de vida.
Esta es una de las conclusiones de REMMando, un documento de consenso impulsado por Sanofi Genzyme que incluye la visión holística e integrada de hematólogos, farmacéuticos hospitalarios, gestores y pacientes, todos ellos implicados en la atención del segundo cáncer de la sangre más frecuente en el mundo. En España se diagnostican más de 3.000 nuevos casos cada año.
Contar con fármacos que permitan actuar en las fases tempranas de la recaída permitiría tratar a los pacientes a tiempo y mejorar el pronóstico de su enfermedad. Esta es una de las principales conclusiones de REMMando: Reflexión Estratégica para el abordaje integral del Mieloma Múltiple en recaída y refractario en España.
Este documento de consenso ha sido impulsado por Sanofi Genzyme con la colaboración de diez expertos de prestigio en el campo del mieloma múltiple. El texto, que se ha presentado coincidiendo con el Día Mundial del Mieloma Múltiple, tiene como objetivo final mejorar la atención integral y la calidad de vida del que es el segundo cáncer de la sangre más frecuente.
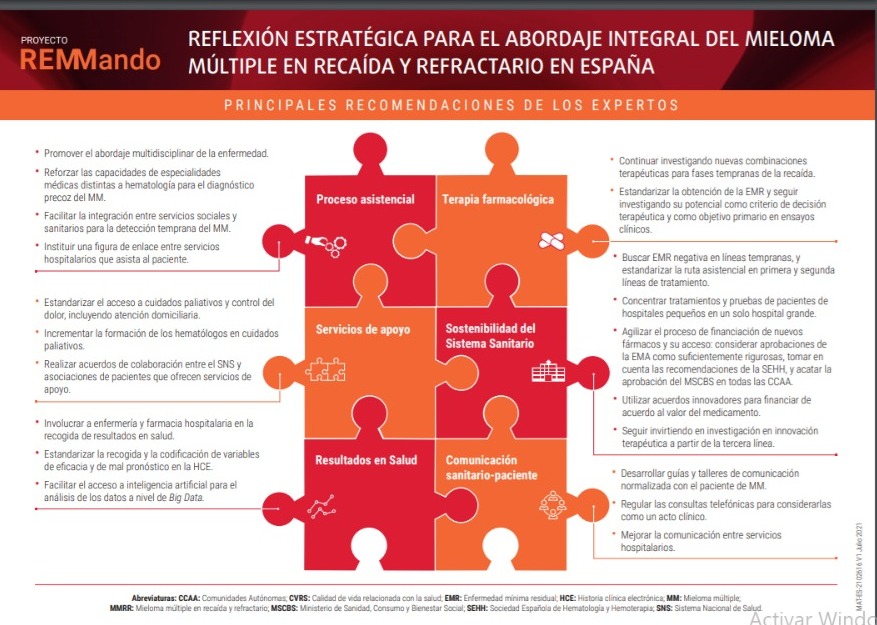
Es además una patología que puede resultar físicamente muy dolorosa y psicológicamente muy desgastante a causa de las recaídas. Para ello, el documento identifica retos y sugerencias de mejora en siete áreas de actuación que incluyen el proceso asistencial, la terapia farmacológica, los servicios de apoyo, comunicación sanitario-paciente, resultados en salud.
También trata de la sostenibilidad del sistema sanitario y el impacto del COVID-19, con foco en el Mieloma Múltiple en Recaída y Refractario (MMRR). “Con REMMando, Sanofi Genzyme busca introducir mejoras en la atención que reciben los pacientes de MM, así como mejorar su calidad de vida, a través de la visión y las reflexiones de los grupos de interés”.
Son palabras de Christian Prieto, responsable de la Unidad de Oncología de Sanofi Genzyme. “La iniciativa se enmarca dentro del compromiso de la compañía con la búsqueda continua de soluciones, siempre de la mano y sumando esfuerzos con todos los agentes de la salud y con las asociaciones de pacientes”, añade Prieto.
El grupo de expertos de REMMando está integrado por cuatro hematólogos, dos farmacéuticos de hospital, dos gestores sanitarios y dos representantes de asociaciones de pacientes. Los expertos coinciden en la necesidad de una mayor coordinación y comunicación entre especialidades, de ahí la presencia de diversos ámbitos en el estudio.
A pesar de que en los últimos años el diagnóstico y el tratamiento del MM han vivido avances significativos que han incrementado la supervivencia global desde los tres años hasta una media de 9 a 10 años, el abordaje integral de la enfermedad sigue siendo un verdadero reto para el sistema sanitario y los profesionales especializados en su manejo.
“Para lograr un abordaje integral del MM y mejorar la calidad de vida de los pacientes es necesario contar con un equipo multidisciplinar e involucrar a todos los niveles de atención sanitaria. La formación y estandarización de los protocolos y vías de comunicación, así como la integración de lo sociosanitario, resultan imprescindibles”, señala el documento.
Y añade que “es preciso agilizar los procesos burocráticos para la aprobación de nuevos fármacos y mejorar la calidad de los resultados en salud para generar real world data (RWD)”. Entre otros aspectos, los expertos coinciden en que una mayor coordinación y comunicación permitiría agilizar procesos y mejorar la atención al paciente.
“Bastante sufrimiento es tener una enfermedad tan dura para que, por cuestiones de burocracia, el paciente esté ‘dando vueltas’ por hospitales y especialistas. Se le puede ayudar mucho unificando y evitando consultas, evitando y agilizando trámites”, dice Rafael Ríos Tamayo, Jefe de Sección de Hematología del Hospital Universitario Virgen de las Nieves de Granada.
“Tiene que haber comunicación entre los especialistas involucrados y evitar que sea el paciente el que ‘viaje’ con la comunicación. Los profesionales tienen que hablar entre ellos, decidir el tratamiento, y planteárselo al paciente”, añade Estela Moreno, Coordinadora del Grupo de Farmacia Oncológica de la Sociedad Española de Farmacia Hospitalaria y Adjunta al Servicio de Farmacia del Hospital de la Santa Creu i Sant Pau (Barcelona).
El tratamiento del MM ha cambiado de forma significativa en los últimos años. Desde 2015, se han aprobado nuevos fármacos que ofrecen más opciones de tratamiento. Todos los entrevistados estuvieron de acuerdo en que los avances en la terapia farmacológica para tratar el MM en los últimos 20 años han sido, cuando menos, revolucionarios.
“La revolución ha sido la aparición de fármacos más dirigidos, y las combinaciones sinérgicas de estos fármacos que nos permiten tener tratamientos mucho más eficaces”, explica Albert Oriol Rocafiguera, del Servicio de Hematología Clínica del Hospital Germans Trias i Pujol de Badalona.
La innovación ha sido considerable y ha traído cambios radicales en la calidad de vida y el pronóstico de los pacientes con MM. Hubo consenso en que los nuevos fármacos son más eficaces, más seguros y con un perfil de toxicidad mucho más bajo. Su ventaja fundamental es que han prolongado la supervivencia global de los pacientes.
“Los nuevos fármacos han cambiado la perspectiva del paciente en recaída, porque sabe que tiene otra oportunidad”, sostiene Teresa Regueiro López, paciente y presidenta de la Comunidad Española de Pacientes con Mieloma Múltiple (CEMMP). Esta nueva realidad ha cambiado las expectativas de los pacientes, para quienes la calidad de vida ha pasado fundamental.
“Para ellos no es válido ofrecerles una supervivencia superior a diez años a costa de tener que estar unidos a un hospital de manera permanente y continua, o a costa de unos efectos adversos que no le permitan mantener una cierta calidad de vida”, afirma María Victoria Mateos, coordinadora de la Unidad de Mieloma del Hospital Universitario de Salamanca.
Acelerar la investigación y el acceso de los pacientes a nuevos tratamientos continúa siendo prioritario en el contexto de esta enfermedad sin cura, por ello, los expertos recordaron las dificultades actuales para lograrlo ante los retrasos y complicaciones que se presentan a lo largo del proceso de aprobación de un nuevo fármaco.
Además, señalaron la falta de equidad en las diferentes CC.AA. y hospitales como una de las barreras actuales: “Como SNS no debiéramos permitir que el acceso a una terapia innovadora fuese asimétrico en función de quién es el paciente y de dónde es tratado”, concluye Félix Rubial, gerente del Área Sanitaria de Ourense, Verín e O Barco de Valdeorras.
A todos estos retos pendientes hay que añadir el impacto que ha tenido el COVID-19, en forma de retrasos en el diagnóstico de pacientes nuevos, interrupciones de los tratamientos, enlentecimiento del paso de la atención primaria al especialista o paralización temporal en el reclutamiento de candidatos para ensayos clínicos y en la monitorización de estos.
El mieloma múltiple (MM) es un cáncer de la sangre que afecta a las células plasmáticas, que crecen de forma descontrolada y desplazan a las células plasmáticas normales de la médula ósea1. Se diagnostica mayoritariamente a partir de los 69 años, aunque también se da en pacientes más jóvenes, y a día de hoy es incurable.
En 2018 se registraron 159.985 nuevos casos de MM a nivel mundial (3.261 en España), y 106.105 muertes (2.114 en España), que equivalen al 1,1% de todas las muertes por cáncer en ese mismo año. Las infecciones, además de ser una de las manifestaciones clínicas más importantes del MM, destacan por ser una de las principales causas de muerte: entre el 20% y el 30%.
Cada novedad terapéutica es un pequeño avance en la esperanza de vida de estos pacientes a los que la enfermedad, además, merma de manera muy significativa su calidad de vida. En la actualidad, la tasa de supervivencia a cinco años es del 50%.
Acceda al documento de consenso en Proyecto-REMMando y a la infografía explicativa en Infografia-REMMando