Juan Riera Roca /
Leucemia. La sola palabra produce pavor. Aunque no debería. La principal arma del cáncer es ese miedo que da pensar en el cáncer, que convence de no ir al médico “no sea que sea cáncer”, cuando muchos cánceres se curan si se cogen a tiempo. Al cáncer le conviene dar miedo. por eso, lo primero que hay que perder es el miedo, a la enfermedad, a la palabra: Leucemia.
La segunda arma del cáncer, derivada tal vez del miedo, es la vergüenza. Cuando un famoso muere de cáncer no es infrecuente que la familia prefiera que se diga “murió tras una larga enfermedad”. ¿Será por el pudor de que nadie imagine a su ser querido devastado por la enfermedad? ¿Será que otras enfermedades no devastan a las personas.
Casi nadie muere bellamente. Por ello, una vez perdido el miedo a la palabra –cáncer, leucemia en este caso –lo segundo que hay que hacer para comenzar a ganar la batalla es perderle el miedo a hablar de la enfermedad. A hablar de cáncer. Dos personas –una famosa, la otra se lo ha hecho por su valor –han plantado cara al cáncer, aun sabiendo que tenían pocas posibilidades de ganar. Han hablado.
Pau Donés, de Jarabe Palo, contaba hace un tiempo que tenía cáncer de colon con metástasis en el hígado. Un tiempo después proclamó “¡estoy limpio!” creyendo que había vencido. Hace poco ha sabido que la enfermedad seguía extendiéndose, y que probablemente acabará con su vida, pero ha vuelto a escupirle en la cara públicamente. Y eso es también un modo de vencer.
Pablo Raez, un joven deportista hasta hace poco desconocido, también perdió el miedo al cáncer. Su rostro, siempre sonriente, en las redes sociales, proclamaba que no tenía miedo a morir, sino a no haber vivido. Hace poco las redes sociales lloraron conmocionadas por su pérdida. Pero Pablo ha ganado: Las donaciones de médula ósea se han disparado. La leucemia pierde la guerra.
ENFERMEDAD DE LA SANGRE
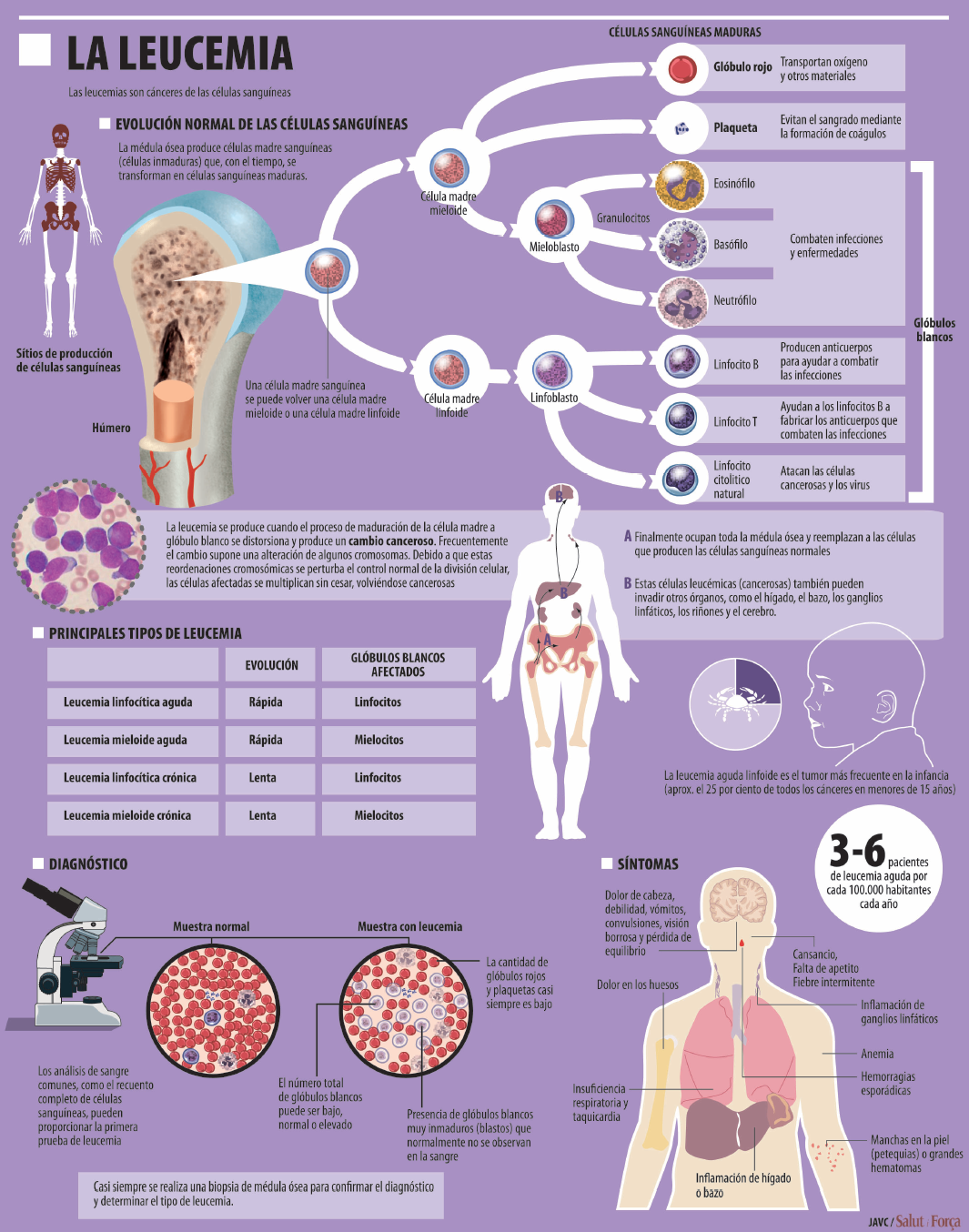
Leucemia. La sola palabra produce pavor. Sin embargo, la leucemia se puede vencer. Y para ello hay que perderle el miedo. A la palabra. A hablar de la palabra. Leucemia: La leucemia es una enfermedad de la sangre. La médula ósea produce glóbulos blancos anormales que se dividen reproduciéndose a sí mismas, lo que genera una proliferación de células alteradas que no mueren.
Al no envejecer estas células –llanadas células blásticas leucémicas o células de leucemia –cuando envejecen o se dañan (como sería natural), se acumulan y van desplazando a las células normales, que disminuyen. Eso puede ocasionar dificultades en el transporte del oxígeno a los tejidos, en la curación de las infecciones o en el control de las hemorragias. Y puede acabar con la vida.
Según los datos del último informe de la Sociedad Española de Oncología Médica (SEOM) en 2014, la leucemia es una patología que afecta a 5.190 personas en España. Esta cifra representa un 2,4 por ciento de la población; es más común en hombres que en mujeres. El tenor Josep Carreras la sufrió y venció. Gracias a él existe hoy una red eficiente para buscar donantes de médula ósea.
¿Por qué aparece la leucemia? Normalmente no se puede establecer una causa directa de cada caso. Estadísticamente está demostrado que no es hereditaria o contagiosa y se conocen una serie de factores de riesgo, como haber padecido otros cánceres, ya que al haber recibido quimioterapia o radioterapia se puede provocar una alteración o daño celular que genere una leucemia secundaria.
Otro factor de riesgo es un trastorno genético, ya que enfermedades como el síndrome de Down incrementan la posibilidad de una persona de padecer leucemia. No hay que desdeñar la Exposición a agentes tóxicos: El contacto con determinados agentes tóxicos, ambientales, profesionales. Hábitos como el tabaquismo, aumentan el riesgo. Hay que dejar de fumar, lo sentimos.
SINTOMAS POSIBLES
En muy pocos, pero no inexistentes casos, tener antecedentes familiares de leucemia puede ser un factor de riesgo. Sin embargo, todos estos factores de riesgo, aunque muchos se podrían evitar, parecen demasiado generales. Los síntomas, excepto algunos, lo pueden ser también de otras enfermedades, por lo que es necesario perder el miedo y acudir al médico.
Entre los síntomas de lo que podría ser una leucemia mieloide aguda (hay cuatro tipos) se cuentan el cansancio, la pérdida de apetito y de peso, fiebre y sudores nocturnos. De la leucemia mieloide crónica, podrían ser síntomas la debilidad, sudoración profusa sin razón aparente y, al igual que en el caso de la leucemia mieloide aguda, la fiebre y pérdida de apetito y de peso.
Leucemia linfocítica aguda se puede manifestar con mareos o aturdimientos, debilidad y cansancio, dificultades respiratorias, infecciones recurrentes, formación demasiado fácil de moratones fácilmente, fiebre y sangrado frecuente o grave en nariz y encías. Todos estos síntomas –insistimos – podrían ser de otras enfermedades, de modo que no hay que asustarse, e ir al médico.
La leucemia linfocítica crónica presenta además de algunas de las manifestaciones ya descritas, como la debilidad, el cansancio, la pérdida de peso, la fiebre o los sudores nocturnos. Este tipo de leucemia provoca el agrandamiento de los ganglios linfáticos –que también puede tener su origen en muchas infecciones no tan graves como una leucemia –y el dolor o hinchazón estomacal.
Entre síntomas generales, que no se relacionen con un tipo concreto de leucemia, se pueden mencionar el dolor en los huesos (consecuencia de la multiplicación de las células leucémicas en el sistema óseo) la aparición de anemia, cansancio y poca tolerancia al ejercicio, consecuencia estos dos rasgos de la disminución de glóbulos rojos y con ello de la fuerza vital.
INFECCIONES, MANCHAS
A consecuencia de la enfermedad también se produce una bajada en el número de glóbulos blancos (leucocitos), situación que repercute en las defensas del enfermo frente a las infecciones, de ahí que las infecciones recurrentes, aunque no tengan que ver directamente con la sangre y sean banales, aconsejan visitar al médico. Las causas de esa recurrencia pueden ser también otras.
La reducción del número de plaquetas que genera la leucemia puede ser la causa de la aparición de manchas en la piel (petequias) y de que se produzcan hemorragias esporádicas.
Las hemorragias esporádicas más comunes son las que se producen a través de la nariz, la boca o el recto y las más graves son las que pueden producirse en el cerebro, a raíz de una reducción severa de plaquetas.
Antes se ha mencionado que hay cuatro tipos de leucemia. En función de la velocidad de progresión de la enfermedad, se puede distinguir entre leucemias agudas, proceso muy rápido en el que las células anormales aumentan mucho en poco tiempo y no ejercen sus funciones, y las leucemias crónicas, más lentas y en las que las células alteradas trabajan perfectamente durante un tiempo.
Se pueden clasificar también por el tipo de células donde se originan. Las mieloides aparecen en los mielocitos. Las linfoides aparecen en las células linfoides y pueden acumularse en los ganglios linfáticos.
Así, se puede hablar de Leucemia Mieloide Aguda (LMA); Leucemia Mieloide Crónica (LMC); Leucemia Linfocítica Aguda (LLA) y Leucemia Linfocítica Crónica (LLC).
Una vez el médico ha confeccionado la historia clínica del paciente que acude con una serie de síntomas que le hacen sospechar, se pueden efectuar una serie de pruebas comunes a todos los tipos de leucemia: Análisis de sangre; biopsia de la médula ósea o la extracción de líquido cefalorraquídeo, que rodea el cerebro y la médula ósea en busca de la propagación de la enfermedad.
PRUEBAS DE LABORATORIO
Se pueden realizar una serie de pruebas de laboratorio, como el recuento de células sanguíneas, pruebas de coagulación y química sanguínea y el examen microscópico rutinario.
Las pruebas cromosómicas son la citoquímica, la citogenética, la hidratación in situ con fluorescencia y la reacción en cadena de la polimerasa, cuyos resultados ayudan a un diagnóstico más exacto.
Para el diagnóstico de la leucemia linfocítica aguda es necesaria una biopsia del ganglio linfático, para ayudar a diagnosticar los linfomas, y una gammagrafía con galio y gammagrafía ósea, solo en el caso de que el paciente presente dolor en los huesos. Cuando la leucemia aparece en la infancia, su diagnóstico precoz se complica, ya que sus primeros síntomas son ambiguos.
Según se explica desde la Fundación Carreras (www.fcarreras.org) a la hora de aplicar tratamientos es posible que se opte por quimioterapias por vía oral o –mayoritariamente – por vía intravenosa. Los medicamentos penetran en el torrente sanguíneo y llegan a las células malignas de la mayor parte del organismo. Sin embargo, este tipo de tratamiento tiene sus limitaciones.
Estos medicamentos no llegan a las células que puedan estar en el sistema nervioso central (SNS), protegidas por una barrera consistente en una red de vasos sanguíneos que filtra la sangre que llega al cerebro y a la médula espinal.
Ahí es necesario aplicar quimioterapia intratecal, que consiste en la inyección en el fluido cerebroespinal mediante una punción vertebral.
Algo similar –explican también los expertos de la Fundación Carreras –puede ocurrir con las células leucémicas acantonadas en los testículos para cuyo tratamiento, en ocasiones, debe recurrirse a la radioterapia.
La quimioterapia se administra por ciclos: un período de tratamiento al que sigue un período de recuperación, y a continuación otro ciclo de tratamiento.
HEMATOPOYÉTICO
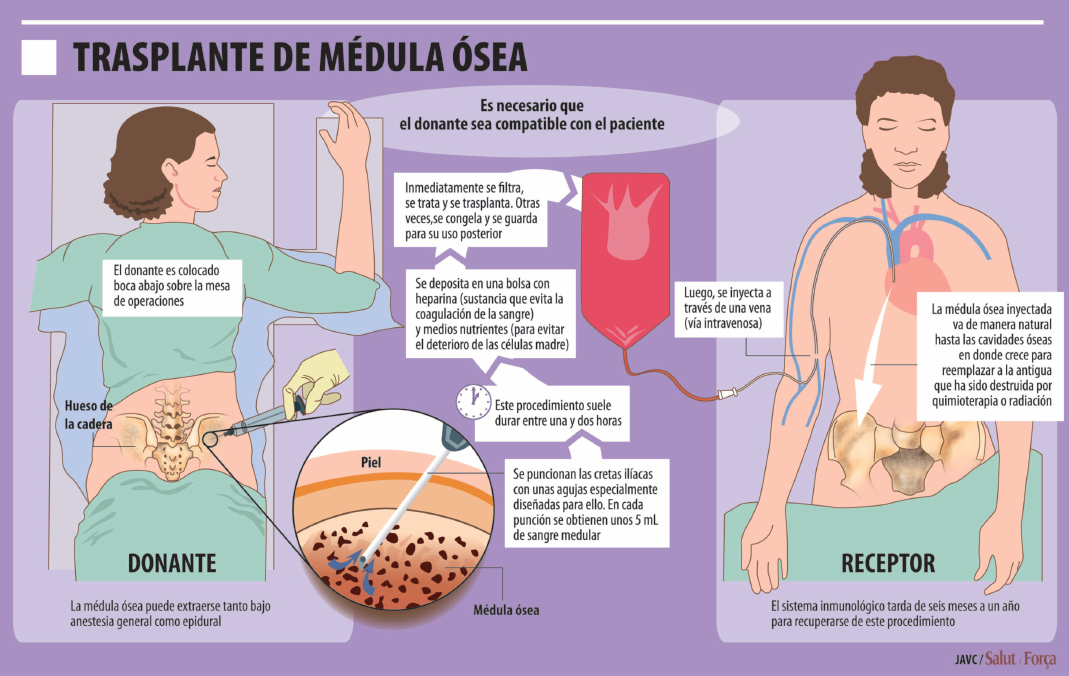
El trasplante hematopoyético es otra opción de tratamiento para determinados pacientes. La médula del enfermo, productora de células malignas, es destruida mediante la administración de dosis altas de medicamentos y radioterapia, y reemplazada por una médula sana que puede proceder de un donante (trasplante alogénico), o del propio enfermo (autogénico o autólogo).
Tradicionalmente los trasplantes hematopoyéticos se realizan con médula ósea, de ahí la importancia de los donantes. En la actualidad se efectúan trasplantes con progenitores obtenidos de la sangre venosa, tras haber estimulado el paso de progenitores hematopoyéticos de la médula ósea a la sangre, y de la sangre de cordón umbilical, muy rica en progenitores hematopoyéticos.
Un trasplante hematopoyético es la administración de células madre de la sangre de un donante sano a un paciente. Es frecuente que al acto de administrar las células madre de la sangre del paciente al propio paciente se denomine autotrasplante (o trasplante autólogo). No se trata de un verdadero trasplante, ya que esta ello implica recibir un órgano, tejido o células de otra persona.
En estos casos estamos simplemente rescatando la función medular afectada por la enfermedad oncológica, no realizando un trasplante. El trasplante de células madre de la sangre se realiza para intentar curar enfermedades de la sangre que no pueden controlarse por otros medios, si bien la forma de lograrlo es distinta en ambas modalidades de trasplante.
Con el trasplante autólogo o autotrasplante se pretende eliminar las células neoplásicas mediante altas dosis de quimioterapia, asociada o no a radioterapia, y recuperar la función medular lo antes posible, gracias a las células madre de la sangre del propio paciente. Este procedimiento permite curar diversos tipos de linfomas, pero no la mayoría de las leucemias.
ALOGÉNICO
Con trasplante alogénico se pretende eliminar las células enfermas gracias a la quimioterapia (con o sin radioterapia) y sustituirlas por otras normales de un donante sano. Existe sin embargo el riesgo de que las células sanas del donante ataquen las enfermas del receptor, pero también las sanas, desencadenando la complicación más temible, la enfermedad injerto contra receptor o EICR.
Ante una Leucemia linfocítica aguda (LLA) el primer objetivo del tratamienserá lograr que los conteos sanguíneos vuelvan a la normalidad. Si esto ocurre y la médula ósea se ve sana bajo el microscopio, se dice que el cáncer está en remisión. La quimioterapia es el primer tratamiento que se prueba con el objetivo de lograr una remisión de esta enfermedad en particular.
La quimioterapia se administra normalmente en las venas (IV) y algunas veces en el líquido alrededor del cerebro (el líquido cefalorraquídeo). Después de lograr una remisión, es necesario tratamiento adicional para conseguir una cura: más quimioterapia intravenosa o radiación al cerebro. También se puede hacer trasplante de células madre o de médula ósea.
Ante una leucemia mielógena aguda en adultos El tratamiento suele consistir en una dispensación de medicamentos quimioterápicos para destruir las células cancerosas. La quimioterapia también destruye células normales. Esto puede causar efectos secundarios, como sangrados, infecciones, pérdidas de peso, ulceras, todo lo cual será constantemente controlado por el médico.
MÁS TRATAMIENTOS
La leucemia linfocítica crónica (LLC) en estadio temprano será relegada inicialmente por el médico a una vigilancia cuidadosa. El tratamiento no se administra en un estadio temprano a menos de que se padezca una LLC de alto riesgo o agresivo, infecciones que siguen reapareciendo, leucemia que empeora rápidamente, conteo bajo de glóbulos rojos o de plaquetas, fatigas, pérdida de peso, ganglios… La quimioterapia, incluso medicinas dirigidas, se utiliza también para tratar la LLC. En pocas ocasiones se utiliza la radiación para los ganglios linfáticos inflamados y dolorosos. Sí que se pueden hacer transfusiones sanguíneas o plaquetarias si los conteos sanguíneos están bajos.
El trasplante de médula ósea o de células madre es una opción. Este trasplante se puede utilizar como procedimiento terapéutico en personas jóvenes con LLC avanzada o de alto riesgo.