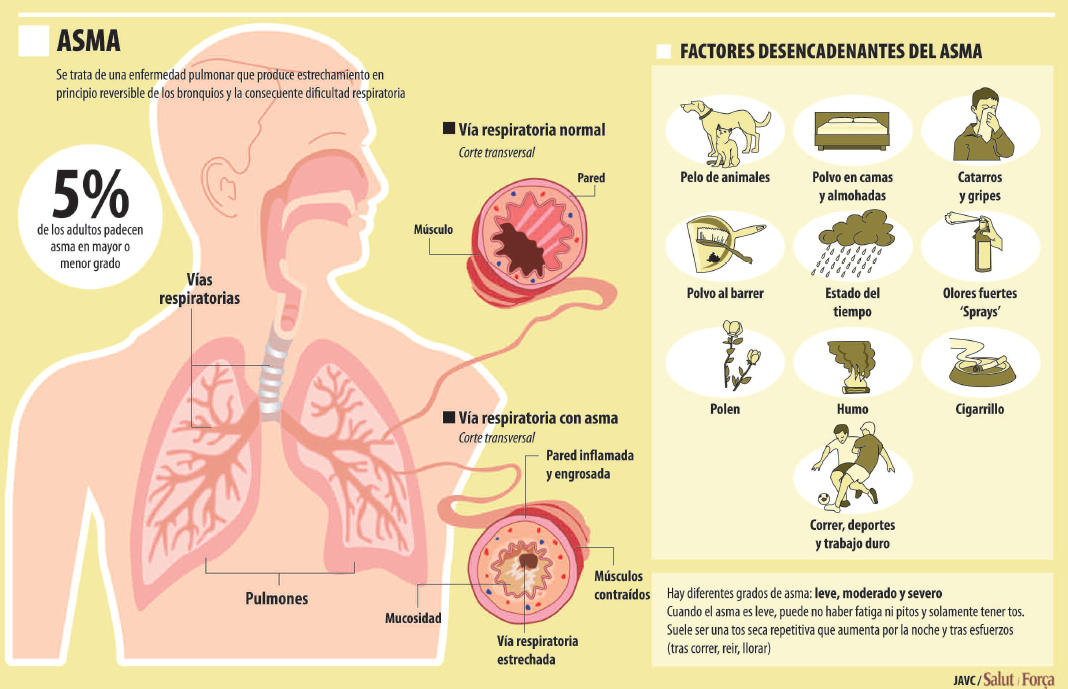
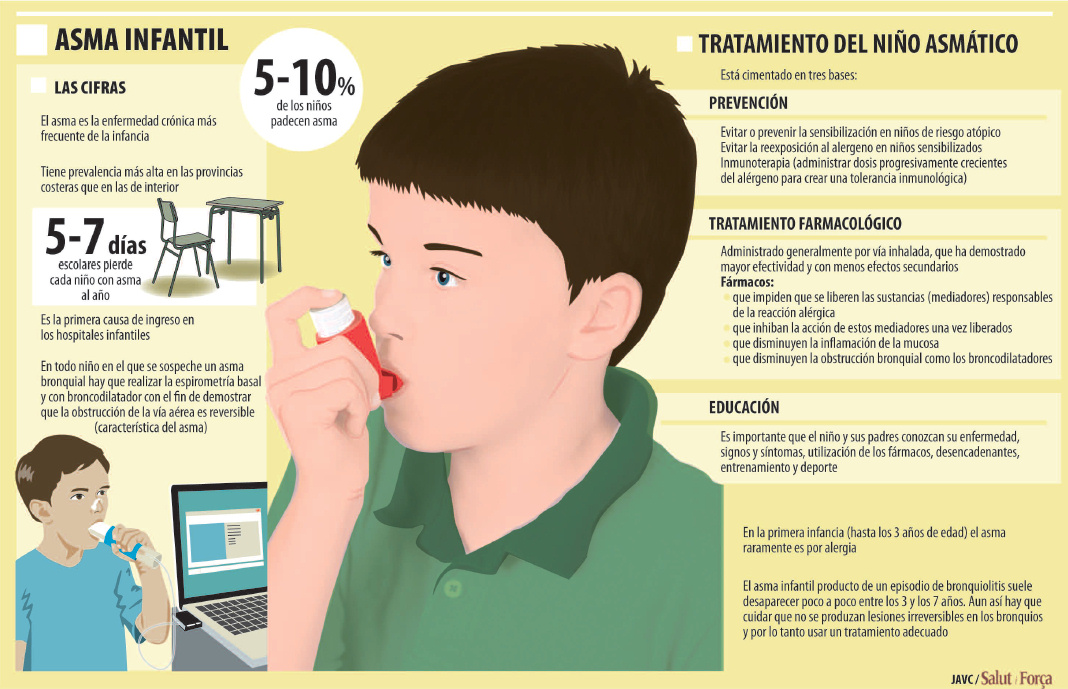
 Estudios multicéntricos internacionales aseguran que el asma es la enfermedad crónica más frecuente de la infancia, afectando a un espectro de esta franja que se estima en un 5-10%. En España estudios epidemiológicos con la misma metodología encuentran una prevalencia similar entre 5-10%. Las prevalencias más altas se dan en las provincias costeras según el estudio ISAAC (estudio internacional del Asma y enfermedades alérgicas en el niño).
Estudios multicéntricos internacionales aseguran que el asma es la enfermedad crónica más frecuente de la infancia, afectando a un espectro de esta franja que se estima en un 5-10%. En España estudios epidemiológicos con la misma metodología encuentran una prevalencia similar entre 5-10%. Las prevalencias más altas se dan en las provincias costeras según el estudio ISAAC (estudio internacional del Asma y enfermedades alérgicas en el niño).
El asma en la infancia es responsable de un grado importante de absentismo escolar (5- 7 días escolares perdidos por niño/niña y año), siendo además la causa más frecuente de ingreso en los hospitales infantiles.
Es por ello que los facultativos recomiendan consultar con el médico pediatra en el momento en que se produzcan las primeras sospechas y luego cuidar tanto de la cumplir la terapia como las acciones destinadas a la educación en el autocuidado.
Para diagnosticar el asma en el niño hay que basarse en primer lugar en la historia clínica donde se recogen los síntomas descritos con anterioridad. Hay que conocer en ese proceso las características de las crisis, forma de presentación, intervalos, desencadentes, periodo estacional, evolución de la enfermedad y una anamnesis pedíatrica general al objeto de poder hacer un diagnóstico diferencial de otras patologías respiratorias.
El diagnóstico funcional, que consiste en una espirometría, mide la obstrucción respiratoria. En todo niño en el que se sospeche un asma bronquial hay que realizar la espirometría basal y con broncodilatador con el fin de demostrar que la obstrucción de la vía aérea es reversible (característica del asma). Por último, un diagnóstico etiológico, dirigido a buscar la causa que desencadena los síntomas, para poder controlar la enfermedad.
En el 75-90% de los niños es posible identificar los agentes responsables de la enfermedad.Para ello se harán las cutáneas para registrar reacciones a varios alergenos a la vez. Los especialistas advierten que la positividad cutanea frente a un alergeno, no implica la responsabilidad del mismo, por ello se buscan además con un análisis de laboratorio si existen anticuerpos específicos (IgE) frente al alergeno encontrado positivo en la prueba cutánea.
Si se da una discordancia entre la historia clínica, prueba cutánea, y anticuerpos específicos, existen otras técnicas de laboratorio, como la prueba de provocación específica (alergeno).
Cuando el diagnóstico clínico de asma no es claro, se realiza una prueba de provocación inespecífica (con ejercicio, metacolina, etc.), con el fin de desencadenar los síntomas y poder objetivarlos. Otras pruebas de laboratorio como son la tasa de IgE sérica Se ha demostrado una sensibilización alérgica en el 80% de las asmas infantilesm aunque existe también un asma no atópica (IgE no mediada), en la que no podemos demostrar una causa alérgica. Por otra parte, tenemos que clasificar el asma por su gravedad, siendo importante para el control de la enfermedad y recomendaciones en cuanto el tratamiento. En esta clasificación se mide cómo interfiere en las actividades y vida diaria del niño.
El tratamiento del niño asmático esta basado en tres pilares: Prevención, Tratamiento farmacológico y Educación. La prevención va desde o prevenir la sensibilización en niños de riesgo atópico, interfiriendo en la ‘marcha alérgica’, hasta en niños sensibilizados, evitar la reexposición al alergeno, cuando esto es posible (animales domésticos, alimentos, etc.), o reducir la exposición con medidas de control ambiental.
Cuando eso no es suficiente y es imposible evitar todo contacto con el alergeno, como es el caso de la exposición a los ácaros del polvo, pólenes y hongos aerógenos, está indicado el tratamiento con inmunoterapia (vacunas).
La Organización Mundial de la Salud así como trabajos recientes con nivel de evid e n c i a clínica, consideran la inmunoterpia (vacunas), como el único tratamiento que puede cambiar el c u r s o natural de las enfermedades alérgicas.
Estos estudios incluso afirman que puede prevenir el desarrollo del asma en pacientes con rinitis alérgica y previenen nuevas sensibilizaciones. Por esas razones hoy se considera a la inmunoterapia no solo un tratamiento contra la causa, sino también preventivo. Se administran dosis progresivamente crecientes del alergeno al que el paciente está sensibilizado, con el fin de crear una tolerancia inmunológica.
Tal vez el médico prefiera instaurar un tratamiento farmacológico. Hay fármacos que impiden que se liberen las sustancias (mediadores) responsables de la reacción alérgica, como es el caso de las cromonas, Ketotifeno, antileucotrienos, o bien que inhiban la acción de estos mediadores una vez liberados, como son algunos antihistamínicos.
Otro tipo de fármacos, son aquellos que disminuyen la inflamación de la mucosa (antiinflamatorios). Otros disminuyen la obstrucción bronquial como los broncodilatadores. La mayoría de estos fármacos se administran habitualmente por vía inhalada, que ha demostrado mayor efectividad con menos efectos secundarios, y en ocasiones, es necesario utilizarlos simultáneamente con el resto del tratamiento hasta estabilizar la enfermedad. El control temprano del asma bronquial en el niño evita la cronificación de la enfermedad.
Por fin, la cuarta pata, es la educación del niño y de los padres del niño asmático. Han de conocer su enfermedad, signos y síntomas, utilización de los fármacos, desencadenantes, entrenamiento y deporte, dando las recomendaciones oportunas en los casos de niños que presentan asma inducido por ejercicio, siendo éste un capítulo importante, dado que se puede controlar con medicación y pueden realizar el deporte de su preferencia.