
Osteoporosis. Tendrás osteoporosis. Cuidado con la osteoporosis. Esto debe ser la osteoporosis. Estas 12 letras comienzan a rondar por los oídos de las mujeres cuando se aproximan o superan los cincuenta sin que se sepa muy bien qué es, aunque suene a huesos porosos, frágiles.
Ciertamente es bueno que las mujeres que entran en su edad madura y post menopausia conozcan el significado de la osteoporosis, pero también es necesario que estén advertidos los varones, porque el género masculino no se salva de esta enfermedad, aunque lo crea.
La osteoporosis es una enfermedad que afecta a los huesos, provocada por la disminución del tejido que los forma, por falta tanto de las proteínas que constituyen su matriz o estructura como de las sales minerales de calcio que contienen. La falta de calcio es probablemente lo más conocido.
Esa falta de calcio es algo que lleva a muchas personas previsoras a tomar suplementos o alimentos ricos en calcio, lo que si se hace sin supervisión médica puede ser peligroso: no siempre el calcio en exceso va al hueso, también va a los riñones y forma piedras y cálculos que acaban con el paciente enfermo de cólico nefrítico.
Volviendo a las carencias de proteínas y calcio que producen la osteoporosis, como consecuencia de ello, el hueso es menos resistente y más frágil de lo normal, tiene menos resistencia a las caídas y se rompe con relativa facilidad tras un traumatismo, produciéndose fracturas o microfracturas.

EL RIESGO: LA CAÍDA
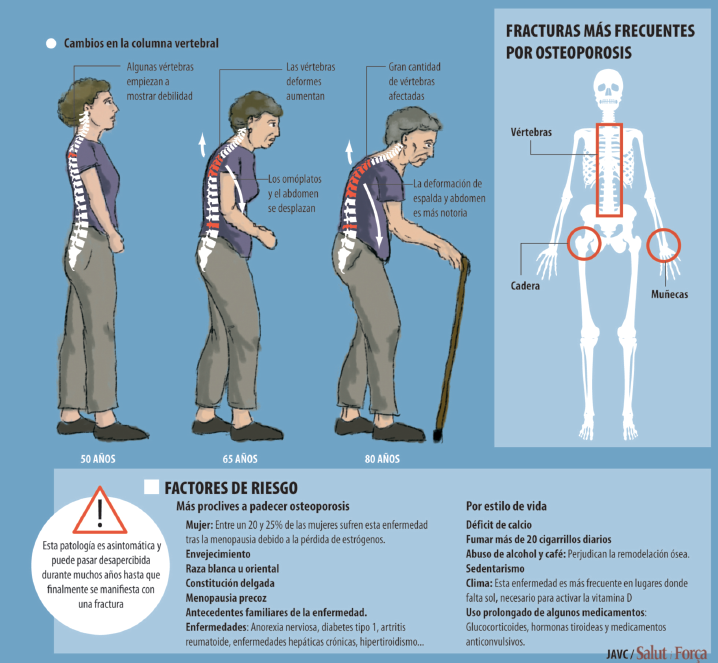
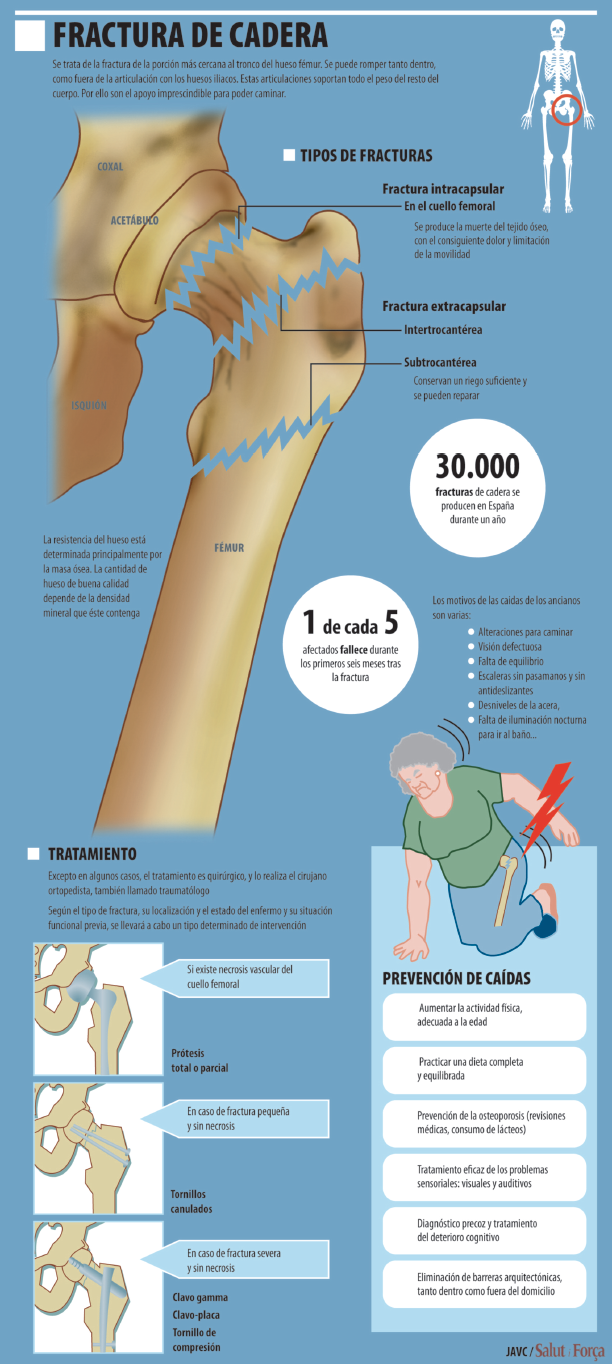
El gran riesgo de la osteoporosis es ese. Una caída que en otra persona sería banal puede suponer una fractura de hueso que, en el mejor de los casos, es molesta y de larga curación. En personas muy mayores el gran riesgo es que una caída produzca una fractura de cadera, con graves consecuencias.
La fractura de cadera no es en sí mortal, pero es muy dolorosa y tiene una recuperación muy lenta y incapacitante: muchas personas ancianas mueren no por la fractura sino por el deterioro general que el proceso genera tras la caída, fractura y tratamiento, por su larga y compleja duración.
La osteoporosis es una de esas enfermedades silenciosas que cuando se manifiestan es porque las cosas ya están mal.
No es que no haya en esos momentos solución, pero si la manifestación es una fractura, las consecuencias pueden ser peores que si la persona hubiera tenido un hueso sano.
Y es que la osteoporosis no provoca síntomas y suele pasar desapercibida, motivo por el cual se la ha denominado «epidemia silenciosa» (una más, como la hipertensión, la diabetes, el colesterol, etcétera).
Las manifestaciones clínicas aparecen como consecuencia de sus complicaciones: las fracturas.
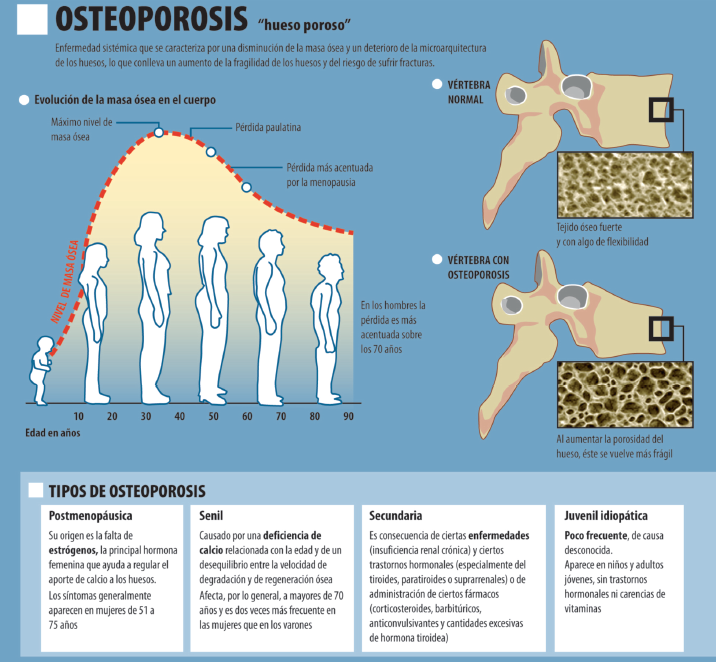
Las fracturas se dan con mayor frecuencia en los huesos de la cadera, las vértebras de la columna vertebral y los huesos de la muñeca. Las fracturas vertebrales pueden ocasionar pérdida de altura y deformidad de la caja torácica. Las de cadera, problemas en el caminar y la movilidad general.

MUJERES EN RIESGO
Esta afección se produce sobre todo en mujeres, amenorreicas o posmenopáusicas debido a la disminución de la producción de estrógenos por los ovarios y otras carencias hormonales. No obstante, hay un número considerable de causas de osteoporosis a cualquier edad que no suelen ser reconocidas.
Estas otras causas de osteoporosis, que en muchos casos no son ni valoradas, incluyen la enfermedad celíaca, la gammapatía monoclonal de significado incierto, la insuficiencia renal, la diabetes mellitus y la acidosis tubular renal, entre algunas de las más conocidas.
Otros factores que aumentan el riesgo de presentar osteoporosis son la deficiencia de calcio y vitamina D por malnutrición, el consumo de tabaco, alcohol y la vida sedentaria. La práctica de ejercicio físico y un aporte extra de calcio antes y tras la menopausia favorecen el mantenimiento óseo, pero siempre bajo prescripción.
La osteoporosis puede ser primaria o involutiva, el tipo más frecuente. Este diagnóstico se establece cuando, tras evaluar al paciente, no se encuentra la causa que la provoca. La osteoporosis primaria puede categorizarse como juvenil, postmenopáusica, relacionada con la edad e idiopática.
ORIGEN SECUNDARIO
Se diagnostica osteoporosis secundaria –el segundo tipo en una clasificación general – cuando la pérdida de masa ósea es causada por otra enfermedad o por el uso de fármacos en particular. Es por ello que siempre hay que valorar con el médico las relaciones entre riesgo y beneficio.
Las causas de osteoporosis secundaria se pueden dividir en varios grupos. Las endocrinológicas –como uno de los primeros orígenes del problema, son hipertiroidismo, hiperparatiroidismo, síndrome de Cushing, diabetes tipo 1, enfermedad de Addison, sarcoidosis, hipogonadismo, gigantismo.
Segunda causa de osteoporosis secundaria puede ser por problemas gastrointestinales: enfermedad celíaca, colitis ulcerosa, enfermedad de Crohn, enfermedad hepática grave (especialmente cirrosis biliar primaria), gastrectomía, por lo que quienes ya las padezcan deberán extremar el cuidado.
Algunos fármacos, es decir, sus efectos adversos, pueden ser origen de que se debilite el hueso y se llegue a una osteoporosis.
Los más frecuentemente implicados en este proceso son los corticoides, sales de litio y anticonvulsivantes. Su médico le aconsejará.
ORIGENES COMPLEJOS
Otra causa de osteoporosis está en tumorales malignos: mieloma múltiple, metástasis en hueso de otros tumores, en ocasiones ocultos. Otras: malnutrición por anorexia nerviosa, resecciones intestinales, alcoholismo, insuficiencia renal crónica, artritis reumatoide, inmovilización prolongada, otras causas de amenorrea.
Para establecer si existe osteoporosis y su alcance se dispone desde hace tiempo de una prueba mediante tecnología médica en constante evolución y de amplias prestaciones: la densitometría ósea mide, como su nombre indica, la densidad del hueso y determinará si se ha hay porosidad.
Si se ha producido esa porosidad habrá pérdida de masa ósea. Dependiendo de los resultados que se obtengan en la densitometría ósea, puede realizarse la siguiente clasificación: Normal.
Cuando la densidad mineral ósea es superior a -1 desviación estándar en la escala T.
La osteopenia es cuando la densidad mineral ósea se encuentra entre -1 y -2.5 desviación estándar en la escala T. La osteopenia no se incluye dentro de la osteoporosis y en general no precisa fármacos. Si la densidad mineral ósea es inferior a -2.5 se señala ya que hay osteoporosis.
La osteoporosis establecida es cuando existe osteoporosis y ésta ha ocasionado una fractura.
La escala T hace referencia a la media de densidad ósea de la población sana del mismo sexo y 20 años de edad y es una más de las herramientas que maneja el médico en sus procedimientos diagnósticos.
ALTA TECNOLOGÍA
La radioabsorciometría de doble energía (DEXA, por sus siglas en inglés) que es la denominación técnica de la prueba es una radiografía de baja radiación que mide la densidad de los minerales presentes en los huesos, especialmente la densidad de los huesos de la columna vertebral y la cadera.
Esta prueba permite diagnosticar pérdida ósea y osteoporosis, predecir el riesgo de fracturas óseas en el futuro o incluso testar cómo actúa un medicamento para la osteoporosis, por lo que el especialista la solicitará por variadas razones y circunstancias en las que se encuentre el enfermo.
Las DEXA van más allá de una radiografía convencional de la columna vertebral o de la cadera que sí podrían mostrar una fractura o aplastamiento vertebral pero no analizar o predecir la osteoporosis o su predisposición. De ahí que ante la sospecha haya que realizar otras pruebas.
Actualmente se realiza una nueva radiografía de baja radiación de la columna vertebral llamada evaluación de fractura vertebral (VFA, por sus siglas en inglés) junto con una DEXA para identificar de mejor manera las fracturas que no presentan ningún síntoma, explican los especialistas.
El especialista puede solicitar además análisis de sangre y orina si sospecha que se trata de un caso de osteoporosis secundario a alguna otra patología subyacente y no la pérdida ósea lenta que ocurre al envejecer y contra la que, en cualquier caso, hay que prevenirse siempre.
HUESO VIEJO VS NUEVO
Y es que lo largo de su vida el cuerpo reabsorbe hueso viejo como va creando hueso nuevo. Si en el organismo se produce un correcto equilibrio de hueso nuevo y viejo, los huesos se mantendrán saludables y fuertes. La pérdida ósea sucede cuando se reabsorbe más hueso viejo que nuevo se crea.
Los huesos frágiles y quebradizos por la osteoporosis pueden tener su origen en todo lo que haga que se destruya demasiado hueso o que evite que se forme. En el envejecimiento se puede reabsorber calcio y fosfato de sus huesos, en lugar de mantener estos minerales en los huesos, debilitándolos.
Los huesos pueden debilitarse por diferentes causas: no comer suficientes alimentos con calcio y vitamina D; no absorber suficientemente el calcio de los alimentos ingeridos en la comida puede ser otra causa y algo que puede suceder después de una cirugía de derivación gástrica.
Otras causas de osteoporosis pueden ser una disminución del estrógeno en las mujeres en el momento de la menopausia y una disminución de la testosterona en los hombres al envejecer. Estas causas son las más asimiladas por la población y las que más consultas médicas generan.
Estar postrado en una cama debido a una enfermedad prolongada puede ser otra causa de debilitamiento óseo, algo que afecta principalmente los huesos de niños. También puede serlo –explican los especialistas –sufrir ciertas afecciones que causan mayor inflamación en el cuerpo.
PELIGRO: MEDICAMENTOS
Y ciertos medicamentos, de modo que hay que cuidar sus efectos, de común acuerdo con el médico, ante el uso de medicinas, como algunos anticonvulsivas, tratamientos hormonales para el cáncer de próstata o de mama y medicinas esteroides que se tomen por más de 3 meses.
Otros factores de riesgo son la ausencia de periodos menstruales por mucho tiempo, los antecedentes familiares de osteoporosis, la costumbre de una gran ingesta de alcohol, un bajo peso corporal o el tabaquismo.
Un trastorno alimentario, como anorexia nerviosa es otro factor de riesgo.
Ya sabemos que sufrimos osteoporosis. ¿Y ahora qué? ¿Nos toca un tratamiento de por vida? ¿En qué consiste ese tratamiento? Obviamente éstas son las preguntas que a cualquier persona se le pasarán por la cabeza en la mayoría de los casos. Las comienza a responder el Dr. José Ivorra.
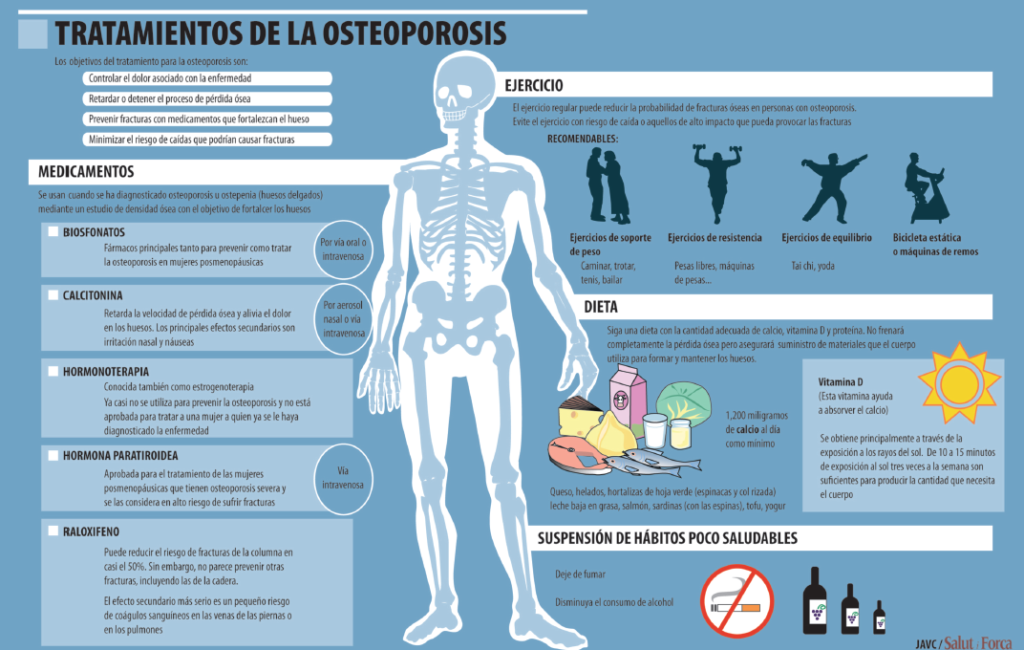
Reumatólogo del Hospital Universitario Dr. Peset (Valencia) ofrece en la página web de la Sociedad Española de Reumatología (www.ser.es) la siguiente explicación: “El tratamiento para la osteoporosis tiene como objetivo prevenir las fracturas y se basa en unos sencillos puntos básicos.” El primero –añade el especialista –es el evitar las caídas y para ello “se deben conocer todas aquellas circunstancias que puedan provocarla una caída. Por ejemplo, debe corregir cualquier defecto en su visión”, señala, incidiendo en algo que tal vez no se le hubiera ocurrido al enfermo.
MEDIDAS COTIDIANAS
“También es útil –dice el médico –retirar objetos como alfombras, elementos de decoración o plantas con los que pueda tropezar, así como asegurar una buena iluminación en todas las habitaciones de su casa”. Son éstas medidas prácticas, de primera mano, en el hogar y en lo cotidiano.
Las otras medidas –señala el Dr Ivorra –van encaminadas a detener la pérdida del calcio de los huesos que se produce tras la menopausia: “La realización de una actividad física como pasear, a ser posible de forma diaria, aumenta su fuerza muscular y además retiene el calcio de los huesos.” Además, “si se efectúa en horas de sol la piel produce vitamina D que ayuda a que el calcio se absorba en el intestino incorporándose a nuestro organismo.
En cuanto a la alimentación es necesario asegurar un aporte suficiente de calcio, fundamentalmente con productos lácteos”.
De todas formas –añade el médico del Hospital Dr Peset – “es difícil conseguir tomar suficiente calcio sólo con la dieta, por ello se suelen añadir suplementos de calcio mediante pastillas que suelen llevar también vitamina D. Por último disponemos de medicamentos que retienen el calcio”.
Estos medicamentos “mejoran la calidad de los huesos y aumentan su resistencia a las fracturas”. Algunos se toman una vez a la semana. Los efectos beneficiosos se han demostrado en estudios de hasta 7 años, “por ello se recomienda tomar ese tratamiento durante al menos esos 7 años.”
A DIEZ AÑOS VISTA
Pasado ese periodo el Dr Ivorra enfatiza la necesidad del replanteamiento del enfoque médico: “Se sabe que si se dejan de tomar se pierde el efecto beneficioso y que si se mantiene el tratamiento durante periodos de hasta 10 años la protección frente a las fracturas parece mantenerse”.
En cualquier caso –explican los especialistas –el primer paso antes de recomendar un tratamiento es evaluar al paciente para determinar si se trata de una osteoporosis primaria o secundaria, con el fin de detectar las enfermedades que la provocan, que podrían pasar desapercibidas.
Si se trata de manera adecuada la enfermedad causante –en el caso de que se trate de una osteoporosis provocada por otra enfermedad subyacente – y la baja densidad ósea para la edad persiste, el tratamiento dependerá de la dinámica de los huesos, algo que analizará el especialista.
Las pautas generales se basan en recomendar una cantidad adecuada de calcio en la dieta, la práctica de ejercicio físico y el empleo de medicamentos que contribuyan al mantenimiento o aumento de la masa ósea (tal como desde la SER había ya adelantado el doctor Ivorra).
Los principales fármacos que se utilizan son las sales de calcio solas o asociadas a vitamina D, bifosfonatos, ranelato de estroncio, raloxifeno, teriparatida, denosumab, calcitonina y tratamiento hormonal con estrógenos. Los bifosfonatos constituyen el grupo de fármacos más empleado.
LOS BIFISFONATOS
Dentro de esta familia se encuentra el ácido alendrónico (alendronato) un bisfosfonato usado en la osteoporosis y diversos trastornos óseos; el risedronato (bisfosfonato de segunda generación, potente inhibidor de la resorción ósea, o el ibandronato, indicado en mujeres ya en la menopausia.
Junto a la medicación adecuada el médico recomendará suspender hábitos malsanos como fumar.
También, reducir el consumo de alcohol ya que demasiado alcohol puede dañar los huesos y ponerlo en riesgo de caerse y romperse un hueso, de modo que hay que controlar su ingesta.
Es importante prevenir las caídas.
Por ello y siempre de acuerdo con el médico se aconseja no tomar medicinas que puedan causar sueño e inestabilidad. Si son inevitables hay que tener mucho cuidado cuando se esté levantado y en movimiento, apoyándose en mostradores o muebles firmes.
Se aconseja en este mismo sentido, retirar los peligros caseros, como tapetes, para reducir el riesgo de caídas; dejar las luces encendidas durante la noche para que pueda ver mejor al caminar; instalar y utilizar barras de seguridad en el baño y suelos anti resbalones.
Se aconsejan medidas que inicialmente pueden parecer impensables, como usar zapatos que ajusten bien y que tengan tacones bajos. Esto incluye excluir las chanclas sin tacón. Se aconseja no caminar solo al aire libre en días de heladas o en circunstancias que posibiliten resbalar (algunos empedrados mojados, etcétera).
CIRUGÍA
Es posible que en algunos casos –siempre de acuerdo con el consejo médico –se pueda indicar una cirugía para tratar el dolor intenso e incapacitante de las fracturas vertebrales por osteoporosis. Esta cirugía incluye dos intervenciones posibles la cifoplastia y la artrodesis cervical, ambas complejas.
En la cifoplastia se colocará quirúrgicamente un material en un hueso de la columna para restaurar la altura de las vértebras. Una vez anestesiado el paciente se le introduce una aguja hasta la vértebra. Se utilizan imágenes de rayos X en tiempo real para guiar al médico a la zona correcta.
Se coloca un globo a través de la aguja dentro del hueso y luego se infla. Esto restablece la altura de las vértebras. Luego, se inyecta cemento en el espacio para asegurarse de que no vuelva a colapsar. Se trata de una intervención compleja aunque sin gran herida quirúrgica.












1 Comentario. Dejar nuevo
Quiero saber si después de estar con un postramiento por fracturas de vertebras dorsales y lumbares en un accidente, se puede adquirir osteosporosis. Gracias!